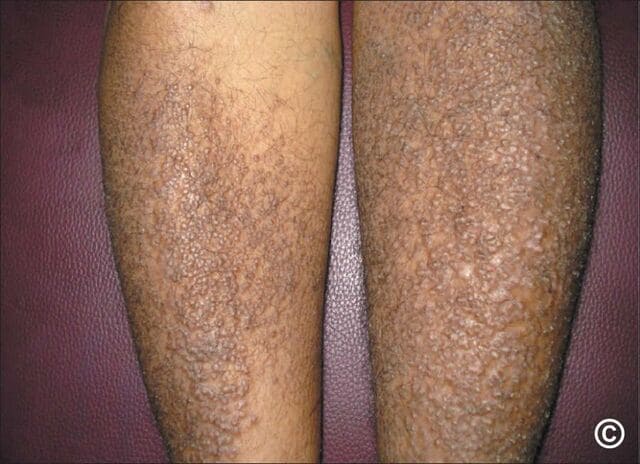
マダニに咬まれたらどうする?マダニで肉アレルギーに?

マダニ咬症は、皮膚のかゆみや腫れを引き起こすだけでなく、重大な感染症の引き金となることもあります。また、マダニに咬まれることで肉アレルギーを引き起こすことも。
この記事では、マダニに咬まれるとどのような症状がおこるかだけではなく、マダニによって媒介される感染症や、マダニによって発症する肉アレルギー、そしてこれらを予防するためのマダニ対策について詳しく説明します。
ペットを飼っている方や、ハイキングなどのアウトドア活動を楽しむ人にとって役立つ情報です。

マダニに刺されるとどうなる?
ダニってどんな生き物?
ダニは学術的にはクモ綱ダニ目に属しています。つまりダニは昆虫ではなく、クモの仲間です。ダニの種類はたいへん多く、地球上で2万種類以上が知られています。
ダニは動物や植物に寄生するもの以外に、土の中や住宅の内外など、さまざまな環境に生息するものも。
マダニ類、ツツガムシ類、イエダニ類などが、ヒトの皮膚にくっついて血液や体液を吸う代表的なダニです。
これらの中でマダニ類、ツツガムシ類の一部は病原体を保有する場合があり、感染症を媒介する可能性が。
また、最近ではマダニに刺されたことで牛肉アレルギーを発症する場合もあることがわかってきています。

マダニ類に刺されたらどうすればよいか?
マダニは2~8㎜大と比較的大型のダニで、山や畑の草木の上で獲物が来るのを待っています。炭酸ガス濃度や音、振動を感じとると獲物にくっついて吸血。
ヒト、ウシ、ノウサギ、ウマ、タヌキ、イヌ、イタチなどが好物です。ゆっくり長時間血を吸い、体を大きくして約10日で満腹して脱落すると言われています。
刺すときにチクリと痛みがある場合もありますが、ほとんどの場合は痛みやかゆみなどの自覚症状がないことが多く、虫体が吸血して、かなり大きくなってからようやく気付く例が多いようです。

私が田舎の病院で働いていたときは、毎年夏になるとマダニに刺された人を何人も診察していましたが、東京に来てからは、年に1~2例しか目にしなくなりました。
田舎では畑仕事中に刺されることが多く、東京ではレクリエーションで山にハイキングに行って刺される人が多いようです。
マダニ類の中には、重篤な感染症の原因となる病原体を保有しているものもいますが、マダニに刺されるとただちに感染症にかかるというわけではないので、必要以上に心配しなくてもよいでしょう(割合はとても低い)。
しかし吸着したマダニは早めに除去することが望ましいです。また、マダニに何度も刺されると肉アレルギーを発症することがあります。
マダニが皮膚に吸着して3日以上が経過すると、マダニの口器が皮膚組織と固く接着して、除去が困難に。
マダニの口器が皮膚に残ってしまうと、そこがしこりとなりかゆみが長期間続いたり、皮膚が壊死して潰瘍となったりするので、局所麻酔をして、マダニに刺された部位の皮膚を切除するのが一般的です。
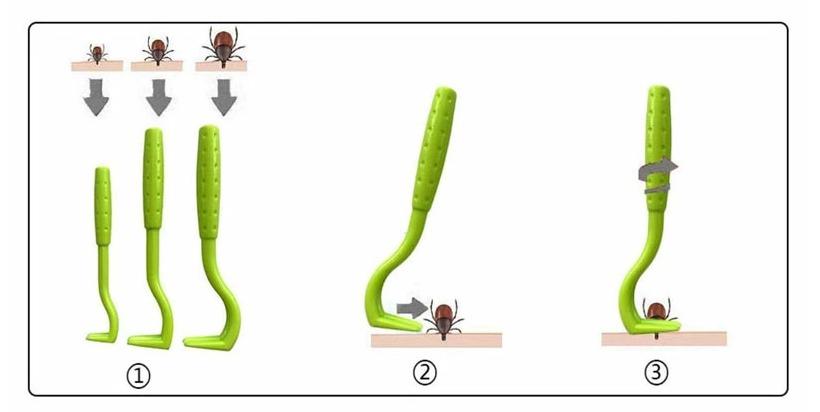
Tick twisterの使用もおすすめ
Tick twisterは、マダニを安全かつ効果的に除去するために特別に設計された器具です。もともとはペットの体についたマダニを取り除くものとして作られたようですが、人にも使えます。
Tick twisterは小さなバールに似たプラスチック製の器具です。マダニと皮膚の間にTick twisterの二股になった部分を差し込み、ねじって引き上げることでマダニを皮膚から取り除きます。
マダニの体を潰さずに取り除くことができるため、マダニの体内にあるウイルスや病原体の拡散を防ぐことができるのです。
マダニを取り除いた後は、石鹸と水で創部をよく洗いましょう。また、後日マダニによって媒介される病気が出た場合に備えて、取り除いたマダニは保管しておくことよいでしょう。
Tick twisterは、インターネットなどで購入が可能です。とても便利な道具ですが、うまく取れないこともあります。不安な場合は、やはり医療機関を受診するようにしましょう。
手でちぎって取るのはやめましょう
マダニがくっついているに気がつくと、患者さんはびっくりして自分でちぎってしまうことがあります。自分の体に何かくっついている、一刻もはやく取り除きたいですよね。
でも、マダニを自分の手でちぎってとるのはやめましょう。その理由は3つあります。
- 手でマダニを掴んだときに、マダニの体内にある病原体が体内に注入されるから。
- 皮膚に固着したマダニを無理に引っ張ると、皮膚内に口器がちぎれて残ることがあるから。口器が皮膚の中に残ると、チクチクした違和感がいつまでも取れない、あるいは硬いしこりを生じる場合も。
- 手でマダニを掴んだときに、マダニの体内にあるα-Gal(肉アレルギーの原因となる物質)が注入され、肉アレルギーを発症するリスクあがるから。
マダニがくっついていると気づいても慌てず、先ほどご紹介したTick twisterのような器具を使ってマダニを取る、あるいはお近くの皮膚科を受診しましょう。
マダニの治療方法と治療薬
治療方法
マダニに刺された部位の治療は、虫刺され治療と基本的には同じです。まず赤み、かゆみなどの皮膚炎を抑える塗り薬を使用します。
マダニが体にまだくっついている場合は、ピンセットやTick twisterなどでマダニを除去。
器具を用いてもうまくはずれない場合、自分でちぎってしまって刺し口が残っているような場合は、局所麻酔をして周囲の皮膚ごと切り取る処置を行います。
マダニ類、ツツガムシ類の一部は病原体を保有しており、感染症を媒介する可能性もあるので、テトラサイクリン系の抗生物質の内服を行うことも。
治療の副反応
マダニに刺された部位は、かゆみが長く残ることがあります。また、感染症予防のために内服するテトラサイクリン系抗生物質では、肝機能障害やめまい、ふらつきといった副作用がみられることが。
薬を飲み始めてから上記のような症状が出た場合は、主治医に相談しましょう。
マダニに噛まれた人がすべて感染症になるわけではありませんが、噛まれてから数週間以内に発疹、発熱、頭痛、関節痛、インフルエンザ様の症状が現れた場合は、速やかに医師の診察を受けてください。
マダニが媒介するこわい病気
マダニは、細菌、ウイルス、寄生虫など、さまざまな病原体を媒介することがあります。マダニが媒介する病気には、ライム病、日本紅斑熱、ツツガムシ病、血小板減少性重症熱症候群などがあります。
ライム病
ライム病は、クロマダニが媒介するBorrelia burgdorferiという細菌によって引き起こされるダニ媒介性疾患の1つです。初期症状として、発熱、頭痛、倦怠感、紅斑が現れることがあります。
放置すると、感染が関節、心臓、神経系に広がることが。
日本でも人気のあるカナダ人歌手のアヴリル・ラヴィーンさんが2015年にライム病と診断されたことを公表しました。
彼女は2014年にマダニに噛まれた後、数ヶ月間寝たきりになるほどの症状があったと言っています。
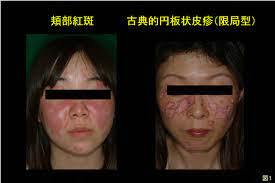
日本紅斑熱などのリケッチア病
リケッチア病は、原因となる細菌の一種「リケッチア」から名付けられた、マダニを介して感染する病気で、ロッキー山脈斑点熱、日本紅斑熱などが代表的。
これらの病気は、一般的には高熱、頭痛筋肉痛などが主な症状です。また、場合によっては発疹が現れることも。
ツツガムシ病
ツツガムシ病は、Orientia tsutsugamushiという細菌によって引き起こされます。感染したチガー(ダニの一種の幼虫)に咬まれることで感染します。この病気は主にアジア太平洋地域に分布。
余談ですが、手紙の書き出しによく使われる「つつがなくお過ごしでしょうか」という言い回しの「つつがない」とは、問題がなく無事であることを表し、漢字で書くと「恙無い」となります。
「つつが」とは、心配ごとや病気、災難のことで、病気をもたらすダニの一種である「ツツガムシ」の名前の由来もここからきているのです。
血小板減少を伴う重症熱病症候群
マダニに感染すると、血小板(血液を固める成分)の数が非常に少なくなる病気を起こすことがあります。
血小板減少を伴う重症熱病症候群と呼ばれ、ブニヤウイルスによる疾患で比較的最近になって発見されました。
発熱、消化器症状(嘔気、嘔吐、腹痛、下痢、下血)を主張とし、ときに、腹痛、筋肉痛、神経症状、リンパ節腫脹、出血症状などが。
血液所見では、血小板減少(10万/㎣未満)、白血球減少(4000/㎣未満)、血清酵素(AST、ALT、LDH)の上昇が認められます。
致死率は10~30%程度と高く、残念ながら感染してしまうと有効な治療方法はありません。私たちが唯一取れる対策は、マダニに刺されないように予防することです。
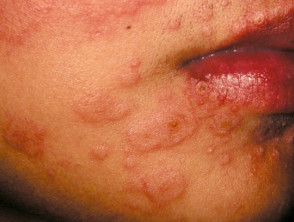
マダニで獣肉アレルギー発症?
ここまで、マダニによって媒介される細菌やウイルスで引き起こされる病気について説明してきました。
さらに、マダニに咬まれることによって牛肉や豚肉などの赤身肉に対するアレルギー(獣肉アレルギー)を発症することもわかってきました。
日本国内でもマダニに咬まれたことによっておこる獣肉アレルギーについて、島根大学の千貫祐子先生方が報告されています。
α-Galと獣肉アレルギー、セツキシマブアレルギー
獣肉アレルギーは、ほとんどの哺乳類に存在するがヒトには存在しないα-Gal(アルファガル)と呼ばれる糖分子に対する免疫反応によって引き起こされます。
もともとは、αGALを含むセツキシマブという抗がん剤にアレルギー反応を示す患者さんがいたことから発見されました。
これらの患者さんは過去にマダニに刺されたことがあり、研究者はマダニに刺されるとαGALに対する免疫反応が引き起こされると結論づけました。
実際に一部のマダニの唾液の中にα-Galが含まれていることがわかっています。マダニに咬まれると、体内でこのα-Galに対する抗体が作られるのです。
そうすると、赤身肉を食べると免疫系が肉に含まれるαGALに反応し、アレルギー症状を引き起こします。この症状が、α-Gal症候群(AGS)です。
獣肉アレルギーは摂取してからアレルギー症状出現までの時間が長いことが特徴。ほとんどの患者さんは、お肉を食べてから3時間以上経過してからアレルギーを発症しています。
AGSを発症したら、赤身の肉を食べないようにするのが主な対処法です。現在、治療法やワクチンはありませんが、感作原因(マダニに咬まれること)の対策を行えば治る可能性もあると考えられています。
そして何より、このアレルギーの発症を防ぐには、マダニに咬まれないようにすることが大切です。
引用元:国立感染症研究所昆虫医科学部
A型とO型の人は特に注意
島根大学の千貫先生のグループは、獣肉アレルギー患者のほとんどが血液型A型またはO型であったと報告。
B型の人はもともと体内にα-Galに類似する糖鎖構造をもっており、自分の体内にある成分に似たものに対しては抗体を産生にしにくいのではないか、と考えられています。
マダニ対策
マダニによって起こる感染症やアレルギー防ぐために、最も効果的なのはマダニに咬まれないようにすることです。
マダニ対策について、詳しいことは国立感染症研究所昆虫医科学部ホームページ: マダニ対策, 今できることhttps://www.niid.go.jp/niid/ja/sfts/2287-ent/3964-madanitaisaku.htmlを参照してください。
マダニはシカやイノシシ、ノウサギなどの野生生物が出没する環境に生息。また、マダニは民家の裏山や畑、あぜ道にも見られます。
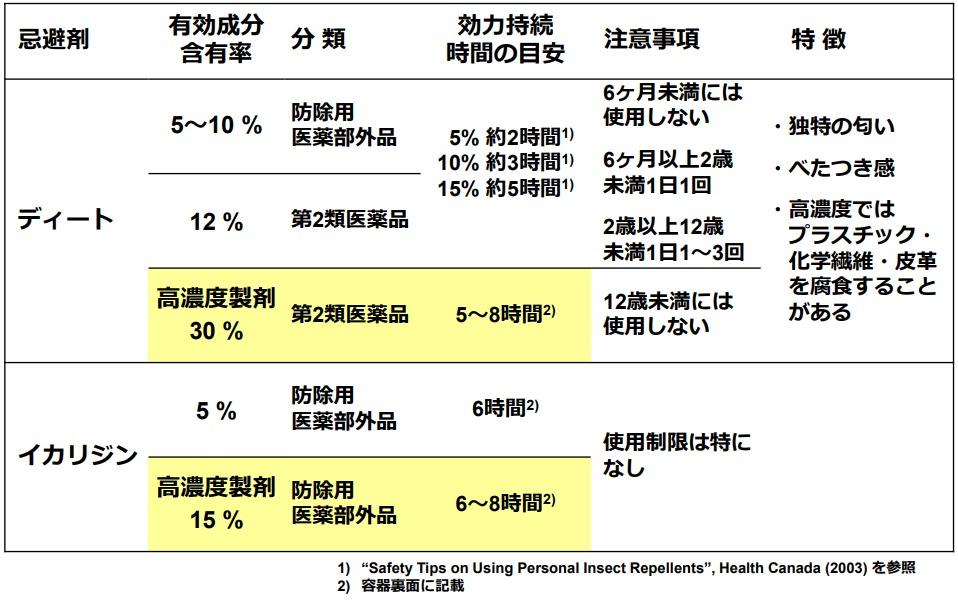
そういった野外に出るときは長袖シャツと長ズボンを着用しできるだけ肌の露出を少なくしましょう。上記の忌避剤(虫よけ)を使用するもの有効です。
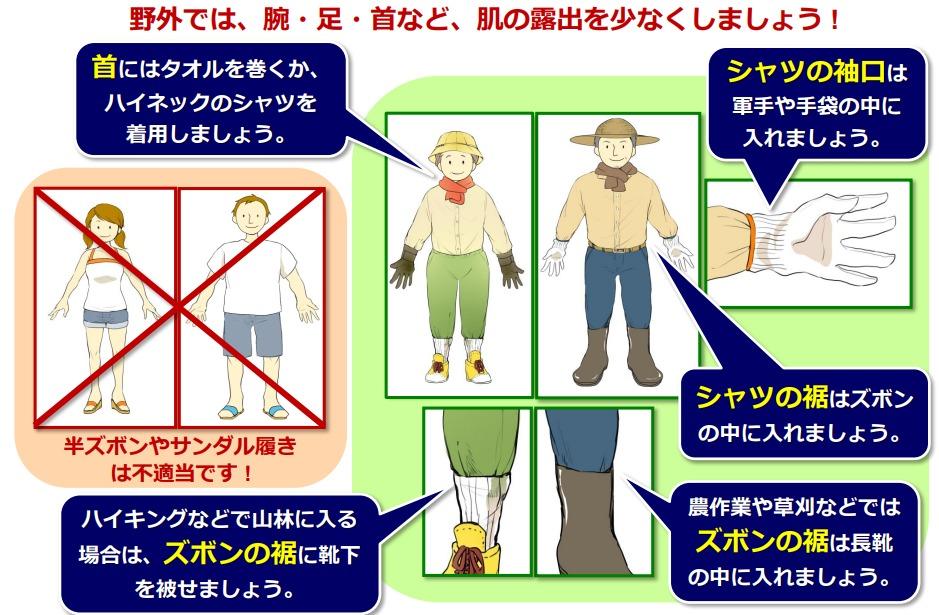
引用元:国立感染症研究所昆虫医科学部
まとめ
マダニによる感染症やアレルギー、そしてその対策についてご説明しました。マダニはライム病や日本紅斑熱といった重篤な感染症を引き起こす可能性があります。
また、一部の人では獣肉アレルギーを発症させることも明らかになってきました。これらの問題に対処するためには、早期治療となによりも適切な予防策が大切です。
マダニは私たちの生活の身近な場所に存在しています。マダニの生態について理解し、対策を講じることはとても重要です。
参考文献
1)Dantas-Torres F. The role of dogs as reservoirs of Leishmania parasites, with emphasis on Leishmania (Leishmania) infantum and Leishmania (Viannia) braziliensis. Vet Parasitol. 2007;149(3-4):139-146.
2)Steere AC, Malawista SE, Snydman DR, et al. Lyme arthritis: an epidemic of oligoarticular arthritis in children and adults in three Connecticut communities. Arthritis Rheum. 1977;20(1):7-17.
3)Parola P, Paddock CD, Raoult D. Tick-borne rickettsioses around the world: emerging diseases challenging old concepts. Clin Microbiol Rev. 2005;18(4):719-756.
4)Paris DH, Shelite TR, Day NP, Walker DH. Unresolved problems related to scrub typhus: a seriously neglected life-threatening disease. Am J Trop Med Hyg. 2013;89(2):301-307.
5)Yu XJ, Liang MF, Zhang SY, et al. Fever with thrombocytopenia associated with a novel bunyavirus in China. N Engl J Med. 2011;364(16):1523-1532.
6)Galili U. Immunology. 2013;140(1):1-11.
7)Steinke JW, et al. J Allergy Clin Immunol. 2015;135(3):589-596.
8)Fuster MM, Esko JD. Nat Rev Cancer. 2005;5(7):526-542.
9)Wilson JM, et al. J Allergy Clin Immunol Pract. 2019;7(7):2348-2358.e4.
10)Van Nunen SA. Asia Pac Allergy. 2015;5(1):3-16.
11)Fischer J, et al. Allergy. 2016;71(7):943-949.
12)Cabezas-Cruz A, et al. Trends Parasitol. 2017;33(6):495-498.
13)Mateos-Hernández L, et al. Oncotarget. 2017;8(13):20630-20644.
14)千貫祐子:【知っておきたい 分子標的薬の最新情報】 セツキシマブによるアナフィラキシー. MB Derma,264:69-75,2017.
15)Chung CH, Mirakhur B, Chan E, et al: Cetux-imab-induced anaphylaxis and IgE specific for galactose-alpha-1,3-galactose. N Engl J Med, 358:1109-1117, 2008.
16) Commins SP, Satinover SM, Hosen J, et al:Delayed anaphylaxis, angioedema, or urticaria
after consumption of red meat in patients with IgE antibodies specific for galactose-alpha-1,3-galactose. J Allergy Clin Immunol, 123: 426-433,2009.
17) Commins SP, James HR, Kelly LA, et al: The rel-evance of tick bites to the production of IgEantibodies to the mammalian oligosaccharide galactose-a-1,3-galactose. J Allergy Clin Imm-unol, 127: 1286-1293, 2011.
18) 千貫祐子: 【知らぬと見逃す食物アレルギー】 獣肉アレルギー. MB Derma, 289:9-13, 2019.
19) Hamsten C, Tran TA, Starkhammar M, et al:Red meat allergy in Sweden: association with tick sensitization and B-negative blood groups.J Allergy Clin Immunol, 132: 1431-1434, 2013.
20) Chinuki Y, Ishiwata K, Yamaji K, et al: Haema-physalis longicornis tick bites are a possible cause of red meat allergy in Japan. Allergy, 71:421-425, 2016.
21) Hamsten C, Starkhammar M, Tran TA, et al:Identification of galactose-a-1,3-galactose in the gastrointestinal tract of the tick Ixodes ricinus;possible relationship with red meat allergy.Allergy, 68 549-552, 2013.
22) Hashizume H, Fujiyama T, Umayahara T, et al:Repeated Amblyomma testudinarium tick bites are associated with increased galactose-a-1,3-galactose carbohydrate IgE antibody levels: A retrospective cohort study in a single institu-tion. J Am Acad Dermatol, 78: 1135–1141, 2018.
23) 国立感染症研究所昆虫医科学部ホームページ: マダニ対策, 今できること(https://www.niid.go.jp/niid/ja/sfts/2287-ent/3964-madanitaisaku.html).
24) 千貫祐子: 経皮感作から始まる成人食物アレルギーの予後. アレルギー, 68:24-28,2019.
Q&A(質疑応答集)
まずはマダニを皮膚から除去し(慎重に)、咬まれた部分を清潔保ってください。次に、その部位が赤く腫れたり、発熱や体調不良が続く場合は、医療機関を受診しましょう。
マダニはライム病や日本紅斑熱、血小板減少を伴う重症熱病症候群(SFTS)などの感染症を引き起こすことが知られています。
頭痛、発熱、筋肉痛、めまいなどの症状が見られ、重症化すると、意識障害や運動麻痺などの神経症状が出ることもあります。
マダニが多く生息する草むらなどに立ち入る際は長袖、長ズボンを着用し、肌の露出を避けましょう。また、アウトドア活動後は全身をチェックし、マダニが付着していないか確認することも重要です。
肉アレルギーの症状は、食後数時間以内に発疹、下痢、嘔吐、呼吸困難などが見られます。
マダニに噛まれることを防ぐのが最も効果的で、マダニが多い場所への訪問を避けるか、訪問する場合は適切な予防策を講じることが重要です。
マダニはピンセットを使ってゆっくりと直角に引き上げる、あるいはTick twisterなどの専用の器具を用いて除去するのがよいでしょう。その後、噛まれた部分を清潔にし、数日間様子を見てください。
一般的にはテトラサイクリン系抗生物質が使用されます。症状や感染症の種類により、治療法は異なるため、症状が現れた場合は必ず医師に相談してください。
マダニの種類や感染症の種類によりますが、一般的には数日から数週間の間で症状が現れます。
人によりますが、多くの場合は数年で症状が改善することが多いです。しかし、症状が持続する場合もあるため、必要に応じて医師の指導を仰いでください。
家の周囲の草むらを刈り取る、駆除剤を使うなどが有効。また、ペットにもダニが寄生する可能性があるので、ペットのダニ対策も重要です。
マダニに噛まれないよう、肌の露出を避けることが重要です。また、屋外活動後にはマダニが体に付着していないか確認しましょう。
マダニを皮膚から適切に除去し、その部位を消毒あるは洗浄します。噛まれた部分が赤く腫れ上がったり、他の症状が出る場合はすぐに医療機関に連絡してください。
ダニ媒介性脳炎に対する予防接種はありますが、ライム病に対するワクチンは現在のところ一般的には使用されていません。
現在のところ、肉アレルギー自体を治療する特定の薬はありません。症状が出た場合には、抗ヒスタミン薬やエピペンなどを使用して対処します。重症の場合は直ちに医療機関に連絡してください。
はい、再感染の可能性はあります。マダニによる感染症に一度かかったからといって、再度感染しないわけではありません。
マダニによる肉アレルギーは主に哺乳類の肉に反応します。鶏肉や魚など、非哺乳類の肉に対する反応は少ないとされています。
マダニの活動期間は地域や種類によりますが、一般的には春から秋にかけて活発化します。
初期の段階では症状が出ないことがありますが、感染の可能性を完全に排除するためにも、マダニに噛まれた場合は医療機関に相談することをお勧めします。