以前のブログで「ビタミンDは生殖機能に重要な役割を果たす」と何回か書かせていただきました。(→ 「妊活」に役立つサプリメントとは?、「妊活・妊娠に必要な栄養素は?【葉酸 ビタミン編】」)
最近ある御高名な先生の講演会を拝聴する機会があり、妊娠にとってビタミンDが重要であることを再認識しました。
そこで改めてビタミンDに関する基本的な内容や、その重要性などについて記載させていただきます。
まず基本的な内容ですが、ビタミンDは体内に2つの方法で取り入れられます。一つは食品やサプリメントなどから経口摂取する方法と、もう一つは紫外線にあたることで皮膚から合成される方法です。ビタミンDは人間が唯一体内で生成できるビタミンであり、これが大きな特徴です。
食品でビタミンDを多く含むものは魚類が多く、いわし、鮭、さんま、うなぎなどに多く含まれます1)。
また皮膚から合成される量は紫外線の量によって異なるため、例えば10μgのビタミンDを合成するためには(厚生労働省によって定められた食事摂取基準では、30~49歳女性の1日の目安量が5.5㎍です。)、12月中旬であれば横浜市で45分の紫外線照射が必要であるのに対して、札幌市では300分も必要とします。また同じ横浜市でも7月中旬であればわずか9分の照射で合成が可能となります。(国立環境研究所 地球環境研究センターHP ビタミンD生成・紅斑紫外線量情報より)
つまりビタミンDは季節や住んでいる地域により、不足しやすいかどうかが決まるという点も特徴になり、この点から考えると安定してビタミンDを体内に取り込むには、食事やサプリメントが重要となります。
① ビタミンD不足?
ビタミンDはそもそも不足しがちなビタミンとされます。実際9084名の日本人の血中ビタミンD(25(OH)D)を測定したところ、ビタミンDが十分であった人はわずか9.1%であったという報告もあります。2)
特に若年女性の場合、魚の摂取量が少なかったり、過度な紫外線対策の影響などがあり、ビタミンD不足の割合が高いとされます1)。
ビタミンDが不足しているかどうかは、採血で調べる必要があります。
採血結果の評価ですが、
・日本骨代謝学会および日本内分泌学会から発表された診断基準では、「25(OH)Dが、30ng/ml以上をビタミンD充足、20ng/ml以上30ng/ml未満をビタミンD不足、20ng/ml未満をビタミンD欠乏」としています3)。
・米国医学研究所(Institute of Medicine ; IOM )から出された、ビタミンDおよびカルシウムの必要栄養量に関する2011件の報告を集計したところ、25(OH)Dが、20~50ng/mlが至適濃度であり、50ng/mlを超える場合にはビタミンD高値に伴う有害事象(高カルシウム血症などのことを指すと思われます。)に注意が必要という報告があります4)。
これらの発表からは、血中25(OH)Dが30ng/ml以上というのがビタミンDが足りているかどうかの一つの基準で、それ未満であれば不足していると考えてよいようです。
②ビタミンDの必要摂取量について
以前のブログでも掲載させていただきましたが、厚労省が定めたビタミンDの食事摂取基準量は30~49才の女性で5.5㎍/日(=220IU/日)、耐用上限量が100㎍/日(=4000IU/日)となっています。
これに対してアメリカ・カナダの食事摂取基準の推奨量は70歳以下で15㎍/日,71歳以上で20㎍/日 5)となっており、日本の基準の3倍弱の推奨量になっています。この差はアメリカ・カナダの基準が骨折リスクを増加させないための値として定められているのに対して、日本の基準は健常人の摂取の中央値として定められているという違いがあるために生じています6)。
では妊娠に向けた準備としては、どの程度の摂取が必要でしょうか。
生殖に関する内容でビタミンDを摂取したという報告には、以前のブログでも掲載させていただいた論文ですが、
・ビタミンD3(コレカルシフェロール) 1000IU=25㎍/日の内服にてAMHが上昇した7)
・多嚢胞卵巣症候群(PCOS)の方が、ビタミンD 3533 IU≒88㎍/日を3カ月間内服したところテストステロン(男性ホルモン)、アンドロステンジオン(ステロイドホルモン)および血圧の低下などが認められた8)
などがあり、厚労省の摂取基準より多い摂取を行っています。
こういった報告から考えると、妊娠を目指している場合には1000IU=25㎍/日程度の摂取は考えてよいですし、場合によってはそれ以上の摂取も必要になると思います。
ただ最も確実なのは、採血にてビタミンD濃度を測定し、ビタミンD不足かどうか確認してから摂取量を決める方法になります。
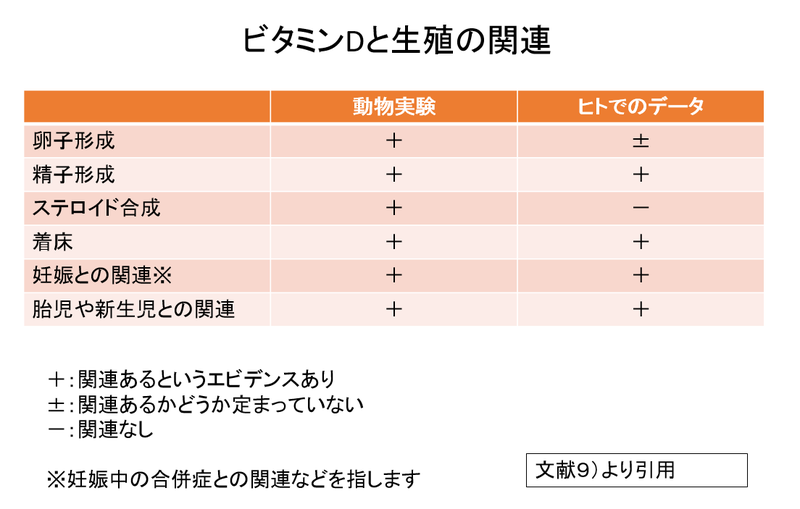
③ビタミンDと生殖との関係、その重要性について
ビタミンDは、卵子や精子の形成、着床、妊娠経過への影響など様々な面で生殖と深く関係しているとされています9)。
このような報告は多く発表されていますが、例えば体外受精に関するものでは
・血中ビタミンD(25(OH)D)が20ng/ml未満の場合、体外受精での妊娠率が低下する10)。 (この論文では、188人の体外受精患者さんのビタミンDを測定し、30ng/ml>を充足、20~30ng/mlを不足、<20ng/mlを欠乏群として分類し治療成績を比べたところ、欠乏群での妊娠率が有意に低かったとしています。筆者は各群の比較で、卵巣の反応性や胚の質に差がなかったことから、ビタミンDが着床に影響しているのではないかと結論付けています。)
などがあります。
不育症との関係について以下のような報告もあります。
・不育症の場合、25(OH)Dが30ng/ml未満であると流産を反復するリスクが上昇する11)。
(ここでは、3回以上20週未満で連続した流産歴のある133名の女性を不育症と定義し、この133名を対象として、25(OH)Dが30ng/ml未満とそれ以上の2群に分けて、細胞活性や自己免疫について比較しています。30ng/ml未満では抗リン脂質抗体や抗核抗体の陽性率が高く、NK細胞活性が高かったとしています。結論として不育症でビタミンDが低い場合、自己免疫や細胞免疫の異常の割合が高まるため、流産を反復するリスクが上昇するとしています。)
その他単一の報告ですが、ビタミンD摂取により月経困難が改善したという報告もあります12)。この報告では月経困難症を認める女性をビタミンD摂取群と非摂取群に分けて比較したところ、摂取群で月経困難が改善し、2カ月の間非ステロイド系鎮痛剤(ロキソニン®などのことです)を内服せず生活出来たのに対して、非摂取群では40%は少なくとも1回は内服していたとしています。この理由についてビタミンDがIL-6 やTNFといったサイトカインを低下させるためであると述べています。
ビタミンDが生殖に幅広く影響している可能性があるという一例でこの論文をご紹介しましたが、月経困難がある場合にビタミンDを内服するという治療はは一般的でなく、確立されたものでありませんので、念のため。
いずれにしても、ビタミンDは卵巣機能や着床などをはじめ広い範囲で生殖と関連しており、妊娠を考えている方には非常に重要なビタミンになります。
☆彡まとめ☆彡
・ビタミンDをは経口摂取で取り入れる方法と、紫外線にあたることで皮膚から合成される2種類の方法がある
・安定してビタミンDを体内に取り込むには、食事やサプリメントが重要
・ビタミンDが足りているかどうかの基準は血中25(OH)Dが30ng/ml以上
・採血でビタミンD濃度を測定し、不足している場合には1000IU=25㎍/日またはそれ以上の摂取がお勧め
・ビタミンDは卵巣機能や着床をなどに影響するた、妊娠を考えている方には特に重要なビタミン
以前よりビタミンDについて注目しておりましたが、先日の講演会を聞き改めてビタミンDの重要性を感じました。今後外来でビタミンDの重要性をお話しした上で、ビタミンDのチェックや必要があればその補充などもさらに積極的に行っていきたいと考えています。
文献】
1)上西一弘 骨粗鬆症と栄養 Geriatric Medicine(老年医学) 55(7): 753-759, 2017
2) Nakamura K et al. Impact of demographic, environmental, and lifestyle factors on vitamin D sufficiency in 9084 Japanese adults.Bone. 2015 May;74:10-7.
3) Okazaki R et al. Assessment criteria for vitamin D deficiency/insufficiency in Japan - proposal by an expert panel supported by Research Program of Intractable Diseases, Ministry of Health, Labour and Welfare, Japan, The Japanese Society for Bone and Mineral Research and The Japan Endocrine Society [Opinion]. Endocr J. 2017 Jan 30;64(1):1-6.
4)Ross AC et al. The 2011 report on dietary reference intakes for calcium and vitamin D from the Institute of Medicine: what clinicians need to know. J Clin Endocrinol Metab. 2011 Jan;96(1):53-8.
5)Ross AC et al.Institute of Medicine(US)Committee to Review Dietary Reference. Intakes for Vitamin D and Calcium;(2011)Dietary Reference Intakes for Calcium and Vitamin D, National Academies Press.
6) 田中清 他. 栄養素としてのビタミンDおよびカルシウム・リン. THE BONE 30(4): 329-333, 2016.
7) Dennis NA et al. The level of serum anti-Müllerian hormone correlates with vitamin D status in men and women but not in boys. J Clin Endocrinol Metab. 2012 Jul;97(7):2450-5.
8) Pal L et al. Therapeutic implications of vitamin D and calcium in overweight women with polycystic ovary syndrome. Gynecol Endocrinol. 2012 Dec;28(12):965-8.
9) Luk J et al. Relevance of vitamin D in reproduction. Hum Reprod. 2012 Oct;27(10):3015-27.
10) Rudick B et al. Characterizing the influence of vitamin D levels on IVF outcomes. Hum Reprod. 2012 Nov;27(11):3321-7.
11) Ota K et al. Vitamin D deficiency may be a risk factor for recurrent pregnancy losses by increasing cellular immunity and autoimmunity. Hum Reprod. 2014 Feb;29(2):208-19.
12) Lasco A et al. Improvement of primary dysmenorrhea caused by a single oral dose of vitamin D: results of a randomized, double-blind, placebo-controlled study. Arch Intern Med. 2012 Feb 27;172(4):366-7.